| Русский / English |
|

|
NUCLEAR SAFETY INSTITUTE OF THE
RUSSIAN ACADEMY OF SCIENCES
|
ТЕМА 6. ОКАЗАНИЕ ПЕРВОЙ ПОМОЩИ
1. Основные правила оказания первой помощи в неотложных ситуациях
Первая помощь – простейшие срочные меры, необходимые для спасения жизни и здоровья пострадавшего при повреждениях, несчастных случаях и т. п. Первая помощь оказывается на месте происшествия после оценки обстановки, до прибытия врача или доставки пострадавшего в больницу. Из мировой практики ликвидации последствий ЧС известно, что не получив необходимой помощи, через 1 час после аварии или катастрофы умирает до 40% тяжелопораженных, через 3 часа – до 60%, а через 6 – 95%.
Мероприятия первой помощи различны в зависимости от вида поражения. Основными видами поражений людей в чрезвычайных ситуациях являются травмы, термические ожоги, радиационные поражения, острые химические отравления, психоэмоциональные расстройства, массовые инфекционные поражения, переохлаждения, перегревания, комбинированные поражения (механотермические, радиационнотермические, радиационномеханические и др.). Среди несчастных случаев наиболее часты утопления, солнечный и тепловой удары, укусы змей, бытовые отравления.
К наиболее распространенным поражениям хирургического профиля относятся механические травмы, синдром длительного сдавления, переломы костей, наружные кровотечения, ожоги.
Так, при землетрясении в Армении (1988 г.) травмы черепа и позвоночника составили 27,1%, травмы груди, живота, таза – 19%, переломы костей конечностей – 40,5%, повреждения мягких тканей – 12,8%, синдром длительного сдавления – 23,8%. Состояние шока отмечалось почти у 90% пострадавших.
Первая помощь оказывается в четыре основных этапа, а их содержание определяется характером повреждений, состоянием пострадавшего и конкретной обстановкой на месте происшествия.
Первый этап – осмотр места происшествия.
При осмотре обратите внимание на то, что может угрожать жизни пострадавшего, вашей собственной безопасности и безопасности окружающих: электрические провода, падение обломков, интенсивное дорожное движение, пожар, дым, вредные испарения, неблагоприятные погодные условия, глубина водоема или быстрое течение и многое другое. Посмотрите, нет ли на месте происшествия других пострадавших. Оцените свои возможности.
Постарайтесь определить характер происшествия. Обратите внимание на детали, которые могли бы вам подсказать вид полученных травм. Они особенно важны, если пострадавший находится без сознания.
Если пострадавший в сознании, постарайтесь успокоить его. Находитесь на уровне его глаз, говорите спокойно, предложите помощь, проинформируйте о том, что собираетесь делать. Если это возможно и уместно, то прежде чем приступать к оказанию первой помощи получите на это разрешение пострадавшего.
Второй этап – первичный осмотр пострадавшего и, при необходимости, экстренные действия.
Если поражающий фактор продолжает действовать, то примите меры по его устранению. Например, в зависимости от происшествия, отбросьте провода, вытащите пострадавшего из воды, откройте окно и т.д.
В процессе первичного осмотра необходимо выяснить в каком состоянии находится дыхательная и сердечнососудистая система.
Следует учитывать, что тяжелые травмы, вдыхание ядовитых газов или воздуха с малым содержанием кислорода, поражение электрическим током и другие причины могут привести к смерти пострадавшего, которая в первые минуты носит обратимый характер и называется клинической или мнимой.
Наиболее достоверными признаками клинической смерти являются отсутствие сознания, отсутствие дыхания, отсутствие пульсации крупных артерий, расширенные зрачки, не реагирующие на свет. Наряду с указанными признаками отмечаются бледность или синюшность кожи и слизистых оболочек, общее расслабление мышц, уменьшение кровотечения из ран и др.
При отсутствии в течение ближайших 3–5 минут необходимой помощи в коре головного мозга наступают необратимые изменения и в дальнейшем развивается биологическая, истинная смерть.
При отсутствии у пострадавшего сознания в первую очередь определяется наличие пульса на сонной артерии. При отсутствии пульса следует немедленно приступить к выполнению реанимационных мероприятий – непрямому массажу сердца и искусственной вентиляции легких. Запоздалая сердечнолегочная реанимация сильно снижает шансы на восстановление жизнедеятельности организма.
При наличии у пострадавшего сильного кровотечения оно должно быть остановлено как можно быстрее. При сильном артериальном кровотечении уже примерно через 30 секунд кровопотеря будет несовместима с жизнью.
Если у пострадавшего, который находится без сознания, определяются пульс и дыхание, не оставляйте его лежать на спине, за исключением травмы шеи или спины. Переверните пострадавшего на бок, чтобы его дыхательные пути были открыты. В этом положении язык не закрывает дыхательные пути. Кроме того, в этой позе рвотные массы, выделения и кровь могут свободно выходить из ротовой полости, не вызывая закупорки дыхательных путей.
Третий этап – вызов «скорой помощи». Если очевидцев происшествия несколько, то скорая помощь вызывается одновременно с оказанием экстренной помощи пострадавшему.
«Скорая помощь» должна обязательно вызываться в случаях бессознательного состояния или с изменяющимся уровнем сознания, проблем с дыханием, непрекращающихся болей или ощущения давления в груди, сильного кровотечения, сильной боли в животе, рвоты с кровью или при других кровянистых выделениях (с мочой, мокротой), отравления, судорог, сильной головной боли или невнятной речи, травм головы, шеи или спины, вероятности перелома костей, внезапно возникших нарушений движения.
Сообщите точный адрес местонахождения пострадавшего, а так же максимально точно сформулируйте причину вызова. Этим вы сократите время на прием вызова и позволите диспетчеру более быстро направить ближайшую профильную бригаду.
Диспетчер может задать дополнительные вопросы, поэтому трубку телефона следует положить только после того как диспетчер сам положит трубку.
Если же скорую помощь или спасателей вызвать невозможно, то следует принять меры к транспортировке пострадавшего до лечебного учреждения или до места, где скорая помощь может быть вызвана.
Четвертый этап – вторичный осмотр пострадавшего.
После вызова «скорой помощи» и уверенности в том, что у пострадавшего нет состояний, угрожающих его жизни, переходят к проведению вторичного осмотра. Важность вторичного осмотра заключается в обнаружении проблем, которые не представляют угрозы жизни пострадавшего непосредственно, но могут иметь серьезные последствия, если их оставить без внимания и оказания первой помощи.
На этом этапе накладываются повязки, смываются опасные химические вещества, обеспечивается неподвижность, применяется холод или согревание и т. д. Продолжайте наблюдение за состоянием пострадавшего до прибытия бригады скорой помощи, не оставляйте его одного.
Если у неподвижно сидящего или лежащего пострадавшего обнаружены признаки биологической смерти, то нет никакого смысла приступать к оказанию первой помощи, а если пребывание на месте происшествия представляет опасность для жизни (угроза взрыва, воспламенения, сильной загазованности), следует немедленно покинуть опасную зону, оставив умершего на месте.
К признакам биологической смерти относятся:
- высыхание роговицы глаз (появление у глаз «селедочного блеска»);
- деформация зрачка при сжатии глаза пальцами (феномен «кошачьего зрачка»);
- появление на коже трупных пятен. Трупные пятна образуются в местах затекания крови под кожу. Если умерший лежит на спине, то они появятся возле ушей, на спине и ягодицах. Трупные пятна не появляются при большой кровопотере, утоплении, пребывании на морозе, а также при отравлении угарным газом.
При обнаружении пострадавшего с признаками биологической смерти необходимо:
- вызвать полицию;
- не перемещать тело до прибытия сотрудников полиции;
- накрыть умершего тканью;
- в устных и письменных показаниях обязательно указать наличие признаков биологической смерти.
2. Первая помощь при кровотечениях и ранениях. Способы остановки кровотечения. Виды повязок. Правила и приемы наложения повязок на раны
Рана – это повреждение тканей организма вследствие механического воздействия, сопровождающиеся нарушением целости кожи и слизистых оболочек.
В зависимости от формы ранящего предмета или вида оружия раны разделяют на резаные, рубленые, колотые, рваные, ушибленные, укушенные и огнестрельные.
Резаные раны наносят предметами или холодным оружием, имеющими острые края (нож, стекло, лезвие бритвы). Такие раны имеют ровные края, обычно зияют и сильно кровоточат. Боль при резаных ранах выражена в меньшей степени, чем при других видах ранений.
Рубленые раны наносятся топором, мечом и т. п. По своему виду они схожи с резаными, но более глубокие и иногда сопровождаются повреждением костей.
Колотые раны наносятся колющими предметами – иглой, гвоздем, штыком, ножом и др. Для них характерно небольшое раневое отверстие в коже, но ткани при этом повреждаются обычно довольно глубоко, иногда повреждаются и внутренние органы человека. Наружное кровотечение обычно незначительно.
Рваные раны возникают при ранениях осколками снарядов, при попадании человека под колеса движущегося транспорта и т. д. У рваных ран края неровные, окружающие ткани сильно повреждены. Кровотечение небольшое, болевые ощущения всегда значительные.
Ушибленные раны по внешнему виду похожи на рваные. Такие раны возникают при сильном ударе камнем или другим тупым предметом, при обвалах, воздействии ударной волны.
Если рваные или ушибленные раны сопровождаются обширным повреждением тканей, их называют размозженными. Рваные, ушибленные и размозженные раны часто сопровождаются развитием раневой инфекции.
Укушенные раны причиняются зубами животных и человека. В укушенные ранения обычно попадает инфекция, всегда содержащаяся в ротовой полости. Такие раны часто нагнаиваются и плохо заживают.
Огнестрельные раны наносятся пулями, осколками снарядов, дробью. Раны, нанесенные огнестрельным оружием, бывают рваные, ушибленные или размозженные. При огнестрельных ранениях сильно повреждаются ткани, нередко пуля или осколок, попадая в кости скелета, дробит их на части, а костные осколки дополнительно повреждают мягкие ткани.
При различных ранениях и повреждениях в рану попадают микроорганизмы вместе с ранящим предметом, кусками одежды, дерева, комьями земли и т. д., а также из воздуха и при прикосновении к ране руками. Раны, зараженные микроорганизмами, называют инфицированными, а возникающее вследствие этого заболевание – раневой инфекцией.
Инфицированная рана через несколько часов или дней покрывается налетом, края ее становятся отечными, окружающая кожа краснеет, боли в ране, обычно стихающие через несколько часов после ранения, возобновляются. Повышается температура тела и самочувствие пострадавшего ухудшается.
Для защиты раны от загрязнения ее закрывают повязкой. Но прежде чем наложить первичную повязку при оказании первой помощи, нужно обнажить рану, не загрязняя ее и не причиняя боли пораженному. Верхнюю одежду снимают или разрезают (распарывают по шву). При ранениях конечностей надо снять одежду сначала со здоровой конечности, а затем с поврежденной. Нижнюю одежду, белье и обувь обычно распарывают по шву для обнажения области ранения, затем осторожно отворачивают края одежды. Зимой, чтобы избежать охлаждения раненого, разрез лучше делать в виде клапана (два горизонтальных разреза – выше и ниже раны – и один вертикальный); получившийся клапан откладывают при перевязке в сторону.
После обнажения раны ее быстро осматривают. При этом нельзя трогать рану руками, очищая ее от загрязнения, смазывать или промывать какимилибо растворами, удалять находившиеся в ней осколки костей, куски приставшей к ране одежды или иные инородные тела.
Нельзя вправлять выпавшие внутренние органы, использовать для перевязки нестерильный материал.
Оказание первой помощи при ранениях. Лечение ссадин, уколов, мелких порезов заключается в очистке раствором перекиси водорода и смазывании пораженного места 5% раствором йода или 2% раствором бриллиантовой зелени, с последующим наложением стерильной повязки. Мелкие раны, царапины, уколы, порезы можно покрыть клеем БФ6, обладающим дезинфицирующим свойством. Загрязненную кожу следует предварительно очистить кусочками марли, смоченной одеколоном, спиртом или водкой. Ни в коем случае нельзя промывать саму рану.
Первая помощь при более глубоких и обширных ранах осложняется тем, что они обычно сопровождаются кровотечением.
В зависимости от того, какого типа кровеносный сосуд поврежден, различают три вида кровотечений: артериальное, венозное и капиллярное. При артериальном кровотечении кровь алого цвета, из раны бьет фонтанчик. При венозном кровотечении кровь темного цвета, из раны вытекает маленькой струей. Капиллярное кровотечение характеризуется тем, что кровь просачивается мелкими каплями из поврежденных тканей. В зависимости от вида кровотечения применяются различные способы его остановки.
Различают временные и постоянные способы остановки кровотечения. Первые применяются на месте происшествия в порядке первой помощи, вторые – в лечебных учреждениях. Необходимо хорошо знать временные способы остановок кровотечений, к которым относятся: прижатие пальцем кровоточащего сосуда к кости выше места ранения, максимальное сгибание конечности в суставе и наложение жгута или закрутки.
Способ пальцевого прижатия кровоточащего сосуда к кости применяется на короткое время, необходимое для приготовления жгута или давящей повязки. Наиболее легко это сделать там, где артерия проходит вблизи кости или над нею.
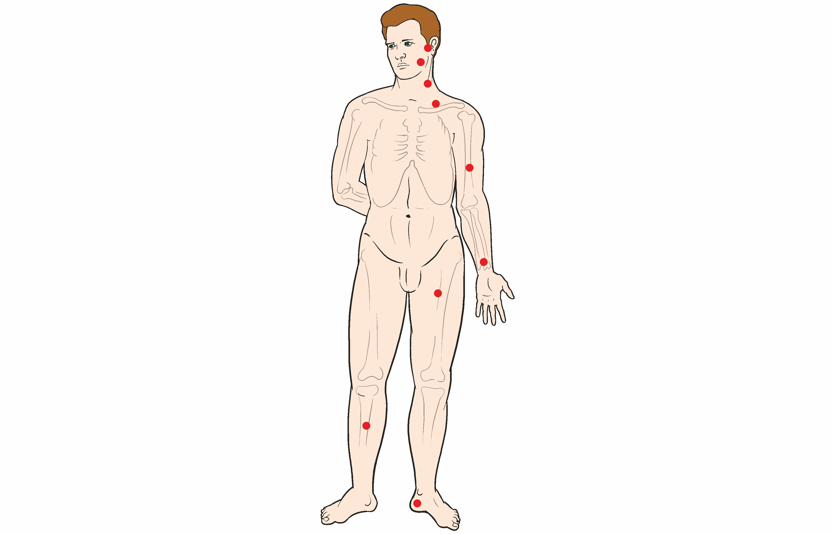
Основные места прижатия артерий
Кровотечение из раны головы можно остановить или уменьшить, прижав на стороне ранения височную артерию, которая проходит в 1–1,5 см впереди ушной раковины, где можно легко обнаружить ее пульсацию.
При кровотечении из раны, расположенной на шее, прижимают сонную артерию на стороне ранения ниже раны. Пульсацию этой артерии можно обнаружить сбоку от трахеи (дыхательного горла).
При расположении раны высоко на плече, вблизи плечевого сустава или в подмышечной области остановить кровотечение можно прижатием подключичной артерии в ямке над ключицей.
В случае кровотечения из средней части плеча сдавливается плечевая артерия, для чего кулак оказывающего помощь помещается в подмышечной впадине и там плотно фиксируется прижатием плеча пораженного к туловищу.
При кровотечении из раны в области предплечья плечевую артерию прижимают к плечевой кости у внутренней поверхности двуглавой мышцы четырьмя пальцами руки. Эффективность прижатия проверяют по пульсации лучевой артерии.
Кровотечение из кисти следует остановить прижатием лучевой или локтевой артерии.
Остановить кровотечение при ранении бедра можно прижатием бедренной артерии, находящейся в верхней части бедра.
При кровотечении из голени следует прижать подколенную артерию обеими руками. Большие пальцы кладут на переднюю поверхность коленного сустава, а остальными пальцами нащупывают артерию в подколенной ямке и прижимают к кости.
Следует иметь в виду, что прижатие артерии к кости требует значительных усилий, и пальцы быстро устают. Даже физически очень сильный человек не может это делать более 15–20 минут.
На мелкие кровоточащие артерии и вены накладывается давящая повязка: рана закрывается несколькими слоями стерильной марли, бинта или тампонами из индивидуального перевязочного пакета. Поверх стерильной марли кладется слой ваты и накладывается круговая повязка, причем перевязочный материал, плотно прижатый к ране, сдавливает кровеносные сосуды и способствует остановке кровотечения.
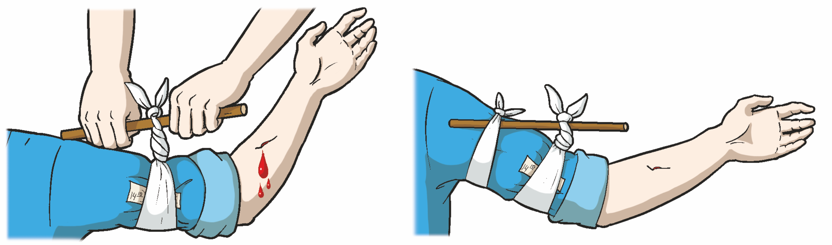
Однако при сильном кровотечении для его остановки следует наложить жгут. Наложение жгута применяется в основном для крупных сосудов конечностей. Методика его наложения сводится к следующему:
- придать (по возможности) поврежденной конечности возвышенное положение;
- на обнаженную часть конечности, выше раны, наложить салфетку, сделать несколько ходов бинта или использовать любую другую прокладку (одежду пострадавшего, платок и пр.);
- сильно растянутый жгут наложить на конечность выше раны на прокладку так, чтобы первые 1–2 оборота жгута остановили кровотечение;
- закрепить конец жгута с помощью фиксатора;
- поместить под жгут записку, в которой отметить дату и время наложения жгута;
- на рану наложить асептическую повязку;
- проверить правильность наложения жгута (по прекращению кровотечения, отсутствию пульса на периферических артериях, бледному цвету кожи);
- в зимнее время конечность с наложенным жгутом обернуть ватой, одеждой.
Вместо табельного резинового жгута, который далеко не всегда может быть в наличии, может быть использован кусок ткани, бинта, брючный ремень. Методика наложения жгутазакрутки такая же, как и наложения жгута. Закрутку накладывают выше раны, концы закрутки завязывают узлом с петлей, в петлю вставляют рычаг, с помощью которого закрутку затягивают до прекращения кровотечения, и закрепляют бинтом.
Импровизированный жгут-закрутка
Необходимо помнить, что жгут может быть использован на срок не более 2 часов, так как в противном случае конечность омертвеет. При первой же возможности жгут снимают. Если такой возможности нет, то через 1,5–2 часа следует немного отпустить жгут на 1–2 минуты до покраснения кожи и снова затянуть.
В случаях, если под рукой ничего нет, то временную остановку кровотечения можно осуществить и максимальным сгибанием конечности в суставе.
Наложение повязок осуществляется с использованием как табельных средств, серийно выпускаемых промышленностью (бинты и салфетки стерильные и нестерильные в упаковках, индивидуальный перевязочный пакет), так и подручных материалов. Только при отсутствии стерильного перевязочного материала допустимо использовать чисто выстиранный платок или кусок какойлибо ткани, предпочтительно белого цвета. Если есть возможность, платок или ткань перед наложением на рану следует смочить в антисептическом растворе (риванол, марганцовокислый калий, борная кислота). Кожу вокруг раны смазывают йодом или иным антисептиком.
В зависимости от величины раны на нее накладывают одну или несколько салфеток с таким расчетом, чтобы рана была закрыта несколькими слоями марли. Салфетку берут только за одну сторону и накладывают на рану той стороной, которой не касались руки. Поверх закрывающих рану салфеток накладывают повязку, удерживающую их на месте. Чаще всего для этого используют бинт.
Бинтование обычно производят слева направо круговыми ходами бинта. Бинтование производят достаточно туго во избежание сползания бинта, однако бинт не должен врезаться в тело и затруднять кровообращение. При слишком туго наложенной повязке, затрудняющей отток крови, кисть или стопа вскоре отечет и станет синюшной. Пострадавший вначале будет жаловаться на боли, а затем на онемение кисти или стопы.
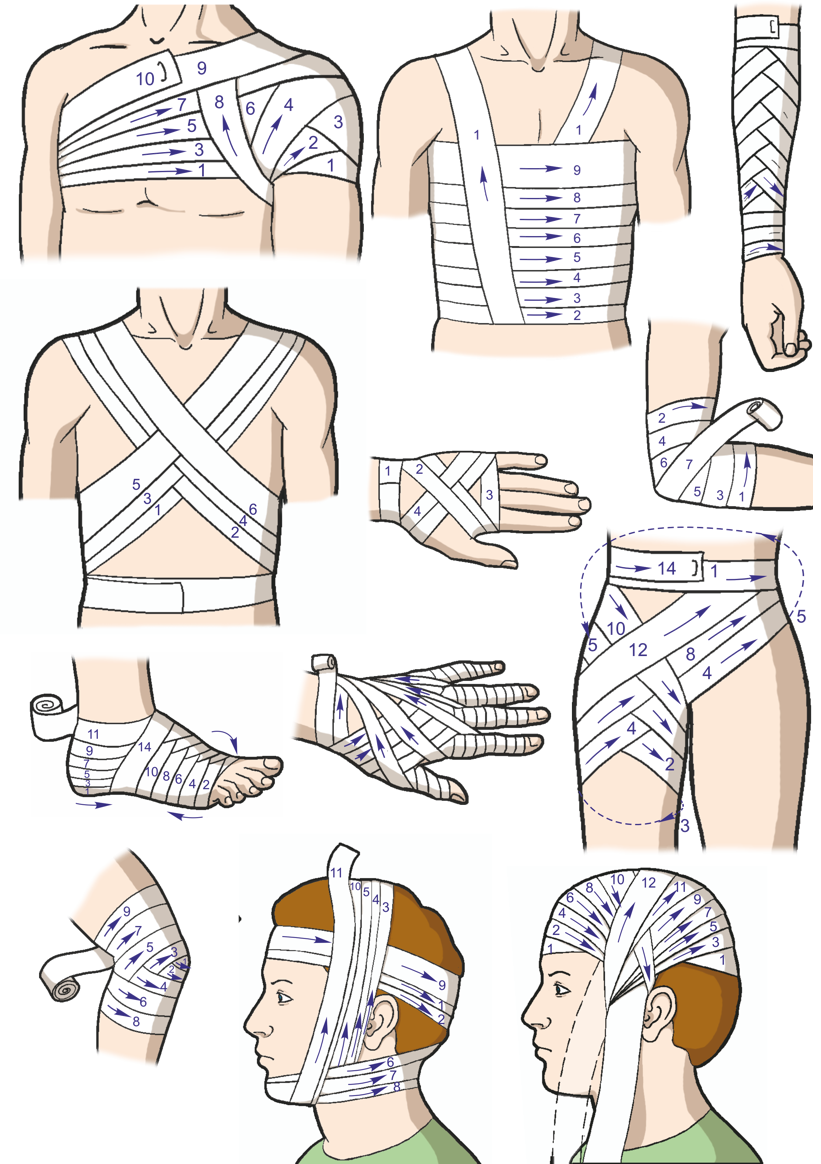
Существует много разных видов бинтовых повязок. Наиболее простая из них – круговая повязка. При наложении круговой повязки бинтуют так, чтобы каждый последующий оборот бинта полностью закрывал предыдущий. Она удобна, когда необходимо забинтовать какуюто ограниченную область, например запястье, лоб и т. п.
Спиральную повязку начинают так же, как и круговую, делая на одном месте 2–3 оборота бинта для того, чтобы закрепить его, а затем накладывают бинт так, чтобы каждый оборот его закрывал предыдущий лишь частично. Спиральная повязка применяется при бинтовании конечностей, причем конечность всегда бинтуется от периферии, т. е. начиная с более тонкой ее части.
При бинтовании области суставов, стопы, кисти применяют восьмиобразные повязки, называемые так потому, что при их наложении бинт все время как бы образует цифру 8.
Наложение повязок
При бинтовании раны, расположенной на груди или на спине, можно применять так называемую крестообразную повязку. При проникающих ранениях груди нужно обеспечить герметичность раны.
Наиболее сложно наложение бинтовых повязок на область плечевого и тазобедренного сустава. Такого рода повязки называются колосовидными, так как место перекреста ходов бинта напоминает колос.
Мелкие повреждения кожи можно заклеить куском бактерицидного липкого пластыря, а поверх его положить еще кусок пластыря, на 0,5 см шире прежнего с каждой стороны. Такая повязка герметична и хорошо обеспечивает заживление раны.
После временной остановки кровотечения и наложения повязки пострадавший обязательно направляется в лечебное учреждение для хирургической обработки раны и окончательной остановки кровотечения.
3. Практическое наложение повязок
При наложении повязок необходимо придерживаться следующих правил:
- бинтовать в наиболее удобном для пострадавшего положении, наблюдая за его лицом;
- бинт обычно держат в правой руке, а левой удерживают повязку и расправляют бинт. Бинт ведут слева направо и раскатывают, не отрывая от поверхности тела. Каждый последующий ход бинта должен прикрывать предыдущий на 1/2 или 2/3 его ширины;
- бинтовать руку при согнутом под небольшим углом локтевом суставе, а ногу – коленном суставе. Бинтовать конечности начинают с периферии и ходы бинта ведут по направлению к корню конечности. Неповрежденные кончики пальцев нужно оставлять открытыми, чтобы можно было по ним следить за кровообращением;
- при наложении повязки и по окончании бинтования проверяют, не туго ли лежит повязка, не слишком ли она свободна, не будет ли сползать и разматываться.
При тренировке допускается бинтование поверх одежды. Следует отработать наложение следующих основных видов повязок:
- чепцом на голову;
- спиральной на грудь при открытом пневмотораксе;
- на плечевой, локтевой, коленный и голеностопный суставы;
- крестообразной на кисть.
Основные возможные ошибки:
- неправильное положение бинта в руках;
- повязка наложена слабо (сползает) или при ее наложении образуются «карманы», складки;
- повязка не закреплена или закреплена узлом над раной;
- нарушение стерильности перевязочного материала;
- слишком тугая повязка, нарушение кровообращения.
Целесообразно отработать на манекене и наложение резинового кровоостанавливающего жгута. При тренировке на живом человеке нельзя затягивать жгут (закрутку) полностью во избежание травмирования нервов и сосудов конечности!
Основные ошибки:
- чрезмерное перетягивание конечности жгутом;
- наложение жгута на несоответствующую область;
- наложение жгута без подкладки, ущемление жгутом кожи;
- не записано время наложения жгута;
- не произведен контроль пульса на периферическом сосуде.
Неправильное наложение жгута может вызвать повторное кровотечение, угрожающее жизни пораженного, расслабление или соскальзывание жгута.
4. Первая помощь при переломах. Приемы и способы иммобилизации с применением табельных и подручных средств. Способы и правила транспортировки и переноски пострадавших
Переломом называется частичное или полное нарушение целостности кости в результате удара, сжатия, сдавления, перегиба. При полном переломе обломки костей смещаются относительно друг друга, при неполном – на кости образуется трещина.
Переломы могут быть закрытыми, когда кожа над ними не повреждается, и открытыми – с нарушением кожных покровов.
Характерными общими признаками переломов костей следует считать сильную боль в момент травмы и после нее, изменение формы и укорочение конечности, появление подвижности в месте повреждения. При неполных переломах, повреждении одной из двух костей предплечья (голени) часть признаков может отсутствовать. При открытых переломах концы обломков нередко видны в ране. Переломы крупных костей и открытые переломы нередко приводят к травматическому шоку.
В случае сомнения в правильности диагноза лучше оказать помощь как при переломах костей.
При открытых переломах в первую очередь необходимо остановить кровотечение и закрыть рану стерильной повязкой. Нельзя вправлять или удалять имеющиеся в ране обломки кости или инородные тела.
При оказании первой помощи следует стремиться как можно меньше шевелить сломанную ногу или руку, иммобилизовать (обеспечить неподвижность сломанной кости) конечность путем наложения шины, изготовленной из подручного материала, или, при наличии, табельной. Для шины подойдут любые твердые материалы: доски, фанера, палки, ветки и пр.
При иммобилизации соблюдают следующие правила:
- шина должна фиксировать не менее двух суставов, а при переломе бедра – все суставы нижней конечности;
- подгонку шины проводят на себе, чтобы не нарушать положение травмированной части тела;
- шину накладывают поверх одежды и обуви, которые при необходимости разрезают;
- для предупреждения сдавливания тканей в местах костных выступов накладывают мягкий материал;
- шину нельзя накладывать с той стороны, где выступает сломанная кость.
У пострадавших с открытыми переломами и кровотечением сначала следует наложить жгут или закрутку, на рану – стерильную повязку, и уже после этого накладывать шину.
Иммобилизацию обычно проводят вдвоем – один из оказывающих помощь осторожно приподнимает конечность, не допуская смещения обломков костей, а другой – плотно и равномерно прибинтовывает шину к конечности, начиная от периферии. Концы пальцев, если они не повреждены, оставляют открытыми для контроля за кровообращением. При ограниченном количестве перевязочных средств шины фиксируют кусками бинта, веревки, ремнями.
Переломы костей носа и челюстей нередко сопровождаются кровотечениями. Таких пострадавших эвакуируют в положении сидя на носилках с некоторым наклоном головы вперед. Поверх повязки следует положить холод (пакет со льдом). Если пострадавший находится в бессознательном состоянии, эвакуацию производят в положении лежа на животе с подложенным под лоб и грудь валиками из одежды, что позволяет предупредить удушье кровью или запавшим языком. Перед эвакуацией производят временную фиксацию челюстей наложением пращевидной повязки.
За пострадавшим требуется постоянное наблюдение.
При переломе бедра для создания покоя поврежденной ноге шины прибинтовываются как снаружи – от стопы до подмышечной впадины, – так и по внутренней поверхности – от стопы до промежности. Однако если шин нет, можно прибинтовать поврежденную конечность к здоровой.
Шинирование верхних конечностей при переломах плеча и костей предплечья делается так: cогнув поврежденную руку в локтевом суставе и подвернув ладонью к груди, накладывают шину от пальцев до противоположного плечевого сустава на спине.
Если шин не имеется, то можно прибинтовать поврежденную руку к туловищу или подвесить ее на косынке, на поднятую полу пиджака.
Переломы костей кисти иммобилизируют шиной, уложенной по ладонной поверхности, предварительно вложив в ладонь кусок ваты или ткани.
При переломах ребер и грудины у травмированных отмечаются: острая боль, усиливающаяся при вдохе, кашле, поднятии руки; ограничение подвижности грудной клетки на стороне перелома. Могут наблюдаться затрудненное дыхание, деформация грудной клетки, реже скрип трущихся обломков.
Наложение тугой повязки значительно облегчает состояние пострадавшего. Туго бинтуют нижние отделы грудной клетки, причем перед началом бинтования раненый должен выдохнуть воздух. В момент вдоха бинтование временно прекращают, но при этом натягивают свободный конец бинта.
Особую опасность при открытом переломе ребер представляют проникающие ранения грудной клетки изза возможного повреждения жизненно важных органов и попадания в плевральную полость воздуха (пневмоторакс). Скопление воздуха сдавливает легкие и сердце, нарушая их функцию.
Пострадавший жалуется на боль, одышку (нехватку воздуха). Нарастает синюшность кожи и слизистых оболочек. Слышны свистящие звуки в результате прохождения воздуха в ране, возможно появление пенистой крови. Возможно и появление припухлости вокруг раны и прилегающей к ней области изза попадания в подкожную клетчатку воздуха (подкожная эмфизема). При ощупывании таких участков отмечается скрип вследствие разрушения и перемещения пузырьков воздуха.
Необходимо как можно быстрее прекратить поступление воздуха в плевральную полость. На рану накладывают оболочку индивидуального перевязочного пакета внутренней его стороной, а затем ватно-марлевые тампоны и туго их прибинтовывают. Если при вскрытии пакета оболочка разорвалась, на рану накладывают стерильный материал, затем полиэтилен или не пропускающую воздух ткань, которые плотно прибинтовывают к грудной клетке. Можно герметизировать рану лейкопластырем.
При всех тяжелых травмах грудной клетки пострадавшему расстегивают стесняющую дыхание одежду, его укладывают на носилки с приподнятой верхней частью туловища и срочно доставляют в лечебное учреждение, проводя противошоковые мероприятия.
Переломы костей таза характеризуются резкой болью в области перелома при изменении положения ног, усилением боли при легком сдавливании с боков или надавливании на лобок, нарушением формы таза.
Травма опасна для жизни из-за обильного кровотечения в мягкие ткани и возникновения шока.
Обращение с пострадавшим должно быть осторожным, поднимать его следует по команде несколькими лицами. Пострадавшего на щите укладывают на спину, несколько разведя ноги в стороны, подложив под колени плотный валик из сложенного одеяла или плотной одежды («поза лягушки»), которые фиксируют куском бинта. Перед укладыванием область таза обвязывают бинтом или одеждой.
При переломах костей позвоночника возникает сильная боль, исчезает чувствительность и появляется паралич ног.
Оказывая помощь необходимо соблюдать исключительную осторожность, так как даже небольшие смещения позвонков могут вызвать разрыв спинного мозга. На мягких носилках такого пострадавшего перевозить нельзя, можно только на твердой гладкой поверхности. Для этой цели используется щит (широкая доска, лист толстой фанеры, дверь, снятая с петель и пр.), который укладывается на носилки. Очень осторожно пострадавшего поднимают несколько человек, в один прием, взявшись за одежду по команде.
Человека с переломом шейного отдела позвоночника перевозят на спине с валиком под лопатками. Голову и шею следует закрепить, обложив их по бокам мягкими предметами. Для эвакуации по наклонным или вертикальным спускам пострадавшего необходимо прочно привязать к щиту и наложить импровизированный воротник, т. е. обернуть шею несколькими слоями мягкой ткани из одежды и забинтовать.
При переломе черепа пострадавшего осторожно укладывают на носилки, под голову подкладывают мягкую подстилку (одежду, вату и т. д.) с углублением. По бокам головы кладут мягкие валики.
Если раненого надо поднимать в вертикальном положении (из какоголибо сооружения), то ему предварительно накладывают на шею ватномарлевый воротник (шею обертывают несколькими слоями ваты и поверх нее плотно, но не туго накладывают повязку.
Переноска пострадавших. Для возможно быстрого выноса пострадавших из опасной зоны и доставки их к местам погрузки на транспорт используют все доступные приемы: вынос на носилках, руках, спине, волоком на подстилке (зимой), а также с помощью других подручных средств.
Для развертывания носилок носильщики становятся у их концов, растягивают ремни, после чего, потянув за ручки, раскрывают носилки и, упираясь коленом в распоры, выпрямляют их до отказа. Каждый носильщик проверяет, хорошо ли закрыты замки распоров.
Чтобы уложить пострадавшего на носилки, двое носильщиков подводят под него руки, один – под голову и спину, другой – под таз и ноги, одновременно поднимают и укладывают на носилки.
Пострадавшие с ранением в затылок и спину укладываются на носилки на бок, с травмой живота – на спину с полусогнутыми в коленях ногами, с травмой лица и челюсти – с повернутым набок лицом, с ранением передней поверхности шеи – в полусидящем положении со склоненной на грудь головой.
При переноске пострадавшего на носилках необходимо идти не в ногу, спокойно, чтобы носилки не раскачивались и не причиняли пострадавшему дополнительных страданий. Несут пострадавшего ногами вперед, а при тяжелом состоянии – головой вперед, чтобы сзади идущие носильщики могли наблюдать за его состоянием. Пострадавшему, потерявшему сознание, необходимо дать понюхать нашатырный спирт, а при остановке у него дыхания – проверить пульс и приступить к реанимационным мероприятиям.
На подъемах и спусках нужно следить, чтобы носилки были в горизонтальном положении.
При отсутствии табельных носилок их можно сделать из двух палок или жердей, положив на них пальто, шинель, мешок, простыни, одеяла, палатки, привязав их концы к палкам (жердям). Пораженных можно переносить также на раскладушках, широких досках, щитах, дверях, лестницах. Перед тем как положить пострадавшего на жесткие носилки, следует постелить на них одеяла, другой мягкий материал.
Переноска пострадавшего одним носильщиком в зависимости от расстояния может осуществляться несколькими способами:
- для переноски на небольшое расстояние носильщик, опустившись на одно колено сбоку от пострадавшего, подхватывает его одной рукой под ягодицы, другой – под лопатки, пострадавший обхватывает шею носильщика. Носильщик поднимается и переносит пострадавшего;
- на более дальние расстояния пострадавшие переносятся на спине. Пострадавшего усаживают на возвышение, носильщик опускается на одно колено между его ногами, спиной к нему, подхватывает бедра пострадавшего, а последний обхватывает носильщика за верхнюю часть груди. Затем носильщик встает и переносит пострадавшего;
- на сравнительно большие расстояния удобнее всего переносить пострадавшего на плече.
Переноска пострадавшего двумя носильщиками осуществляется двумя способами.
- один из носильщиков берет пострадавшего под мышки, а второй, стоя между ног пострадавшего и спиной к нему, подхватывает его ноги несколько ниже коленных суставов (при переломе конечностей и повреждениях позвоночника этот метод неприменим);
- переноска на «замке». Наиболее часто «замок» делают, соединив четыре руки, для этого каждый из носильщиков захватывает правой рукой свою левую руку (у кисти), а левой – правую руку товарища (тоже у кисти). В случае, если пострадавший небольшого веса или при переноске его необходимо поддерживать, применяется «замок» из двух рук (одна рука одного и одна рука другого носильщика) или из трех рук (две руки одного носильщика и одна рука другого).
5. Первая помощь при ушибах, вывихах, химических и термических ожогах, отравлениях, обморожениях, обмороке, поражении электрическим током, тепловом и солнечном ударах
К наиболее часто встречающимся при чрезвычайных ситуациях и в быту травмам относятся ушибы.
Ушиб – это повреждение тканей и органов без нарушения целостности кожи и костей.
Кровь, пропитывающая мягкие ткани, образует кровоподтек, кровь, излившаяся из сосуда в большом количестве и скопившаяся в тканях, – кровяную опухоль или гематому. Степень повреждения зависит от силы удара и площади поврежденной поверхности, части тела и ее значимости для организма.
К основным признакам ушибов относится боль, припухлость и кровоподтеки на месте соприкосновения с ранящим объектом. Боли особенно выражены сразу после ушиба, когда нарастает кровоизлияние и сдавливание излившейся кровью чувствительных нервных окончаний. Припухлость в месте ушиба не всегда отчетливо выражена; чтобы обнаружить ее, нужно осматривать одновременно симметричные области поврежденной и неповрежденной стороны (обе руки, ноги и т. п.).
Кровоизлияние в месте ушиба видно только в том случае, когда оно расположено под кожей; если кровоизлияние расположено в глубоко лежащих тканях, окраска кожи в месте ушиба в первое время неизменна. Спустя некоторое время, когда излившаяся кровь пропитывает окружающие ткани, кровоизлияние выявляется в виде пятна темно-бурого цвета. При значительном кровоизлиянии в ткани в течение нескольких дней может наблюдаться повышение температуры тела. Иногда излившаяся в ткани кровь нагнивает в результате присоединения инфекции. В этом случае боли в области ушиба, и припухлость увеличиваются, сопровождаясь местным и общим повышением температуры тела.
Первая помощь сразу же посла ушиба должна быть направлена на уменьшение боли и кровоизлияния в ткани. С этой целью на область ушиба накладывают холодную примочку или кладут пузырь со льдом, грелку с холодной водой, бутылку со снегом, кусочками льда или холодной водой.
При наличии на месте ушиба ссадин примочки делать не следует. Ссадины смазывают йодом, на место ушиба накладывают стерильную давящую повязку, а уже на нее кладут пузырь со льдом.
Ушибленной конечности создается полный покой, придается возвышенное положение. Для уменьшения болей, при отсутствии аллергической реакции на препарат, можно дать анальгин (по 1 таблетке 2–3 раза в день).
Очень серьезен по своим возможным последствиям ушиб головы, так как он может сопровождаться сотрясением и ушибом головного мозга. К признакам сотрясения головного мозга относится потеря сознания на месте происшествия, возможны тошнота и рвота, замедление пульса.
Пострадавшему создают полный покой, полезен холодный компресс (лед в пузыре) на голову. Со всеми возможными предосторожностями пострадавший как можно скорее должен быть направлен в лечебное учреждение. Для перевозки его кладут спиной на щит, а голову на мягкую подушку. Чтобы фиксировать шею и голову, на шею накладывают валик-воротник из мягкой ткани.
Если ушиб головы сопровождается ранением кожных покровов, то на рану накладываются различные типы повязок в виде «чепца» или «уздечки».
Удар по груди и животу может вызвать настолько сильную боль, что возникает травматический шок. Особенно часто он наступает при ударе в подложечную область живота, где расположено солнечное сплетение нервов, регулирующих функции внутренних органов. При сильном ударе по груди и животу происходят разрывы и даже размозжение внутренних органов.
При повреждении в результате ушиба внутренних органов пострадавший бледен. Пульс у него слабый, частый. Нередко бывает тошнота и рвота (иногда с кровью). Характерным признаком является сокращение брюшных мышц, вследствие чего живот становится твердым, как доска.
В бытовых ситуациях закрытые повреждения внутренних органов наблюдаются при автомобильных авариях, падении с высоты, во время землетрясений, бурь, ураганов и других чрезвычайных событий.
Пострадавшим, у которых подозревается повреждение органов живота, ни в коем случае нельзя давать пить и есть, так как это может сильно ухудшить их состояние. При жажде, сухости во рту нужно прополаскивать рот чистой водой.
Ушибы суставов характеризуются резкой болезненностью, припухлостью; движение в поврежденном суставе ограничено. Накладывается тугая давящая повязка и пострадавший должен быть направлен в лечебное учреждение для исключения более серьезного повреждения.
Вывих – это смещение концов костей в суставах относительно друг друга с крушением суставной сумки. Чаще всего случается в плечевом, реже в тазобедренном, голеностопном и локтевом суставах в результате неудачного падения или ушиба.
Наличие вывиха можно распознать по трем основным признакам: полная невозможность движений в поврежденном суставе и сильная боль; вынужденное положение конечности в связи с сокращением мышц, например, при вывихе плеча больной держит руку согнутой в локтевом суставе и отведенной в сторону, а голову наклоняет к больному плечу, при некоторых вывихах в тазобедренном суставе нога поворачивается носком внутрь и т. д.; изменение очертания сустава по сравнению с таким же суставом на здоровой стороне. При ощупывании сустава суставная головка в обычном месте не определяется, там прощупывается пустая суставная впадина. В области сустава часто наблюдается припухлость вследствие кровоизлияния.
Первая помощь при вывихах заключается в наложении шины или повязок с целью фиксировать конечность в том положении, которое наиболее удобно для пострадавшего.
Вывих неспециалисту вправлять нельзя, так как это может усилить страдания потерпевшего и усугубить травму.
Растяжения и разрывы связок суставов возникают в результате резких и быстрых движений, которые превышают физиологическую подвижность суставов. Чаще всего страдают голеностопный, лучезапястный, коленный суставы. Отмечается резкая болезненность в суставе при движении, отечность, при разрыве связок – кровоподтек. Первая помощь сводится к тугому бинтованию давящей повязкой, наложению холодного компресса и созданию покоя конечности.
Одной из наиболее часто случающихся разновидностей травматических повреждений являются ожоги. Они возникают вследствие попадания на тело горячей жидкости, контакта кожи с пламенем или с раскаленными предметами. При авариях, стихийных бедствиях (например, при землетрясении) тяжелые ожоги могут быть вызваны пламенем в результате взрыва на газовой сети, электротоком при замыкании в электрических сетях, горячим паром при разрушении отопительных систем. В быту наблюдаются ожоги кипятком, паром, солнечной радиацией.
В зависимости от глубины поражения кожи и подлежащих тканей ожоги делятся на четыре степени: легкую (1я), средней тяжести (2я), тяжелую (3я) и крайне тяжелую (4я).
Ожоги первой степени – это повреждения рогового слоя клеток кожи, которые проявляются покраснением обожженных участков кожи, незначительным отеком и жгучими болями, довольно быстро проходящими.
При ожогах второй степени полностью повреждается роговой слой кожи. Обожженная кожа приобретает интенсивно-красный цвет, появляются пузыри, наполненные прозрачной жидкостью, ощущается резкая боль.
Ожоги третьей степени образуются при повреждении более глубоких слоев кожи. На коже помимо пузырей образуются корочки – струпья.
Обугливание кожи, подкожной клетчатки и подлежащих тканей вплоть до костей типично для ожогов четвертой степени.
Течение и тяжесть ожогов, а также время выздоровления, зависят от происхождения ожога и его степени, площади обожженной поверхности, особенностей оказания первой помощи пострадавшему и многих других обстоятельств.
Ожоги вызывают общее поражение организма: нарушение функций центральной нервной системы, изменение состава крови, отклонения в работе внутренних органов. Чем глубже поражение кожи и подлежащих тканей и чем больше площадь ожога, тем тяжелее общее состояние пораженного. Ожоги 2 степени с площадью поражения до 8–10% поверхности тела рассматриваются как местные поражения, а при больших площадях ожоговой поверхности или при более высоких степенях ожогов, развивается ожоговая болезнь. Ориентировочно площадь ожога можно определить путем измерения ее ладонью, размеры которой составляют 1–1,5% поверхности тела (ладони не накладывают на обожженную поверхность, а лишь проецируют на нее). Другой способ – определение площади ожога по правилу девяток: поверхность головы и шеи составляет от поверхности всего тела 9%, двух верхних конечностей – 18%, двух нижних конечностей – 36%, туловища – 36%. Ожог промежности и гениталий, а также пищевода принято приравнивать к 10% площади ожога.
Ориентировочное определение площади ожога в сочетании с оценкой степени его тяжести позволяют уже при оказании первой помощи определить тяжесть состояния пораженного. Ожоговая болезнь развивается не сразу, не в момент получения ожога, а в последующем, когда появляется интоксикация и происходит истощение организма в связи с потерей через ожоговую поверхность жидкости, нарушением питания тканей, возникают другие функциональные расстройства внутренних органов. Ранним осложнением ожогов является шок, который может продолжаться от нескольких часов до 2–3 суток.
Наиболее тяжело протекают ожоги, вызванные пламенем, так как температура пламени на порядок выше температуры кипения жидкостей. Необходимо быстро удалить пострадавшего из зоны огня. Если на человеке загорелась одежда, нужно без промедления снять ее или набросить одеяло, пальто, тем самым прекратив к огню доступ воздуха. После того как с пострадавшего сбито пламя, на ожоговые раны следует наложить стерильные марлевые или просто чистые повязки из подручного материала. При этом не следует отрывать от обожженной поверхности прилипшую одежду, лучше ее обрезать ножницами.
Пострадавшего с обширными ожогами следует завернуть в чистую свежевыглаженную простыню. Возникшие пузыри ни в коем случае нельзя прокалывать. Повязки должны быть сухими, ожоговую поверхность не следует смазывать различными жирами, яичным белком. Этим можно нанести человеку еще больший вред, так как повязки с какими-либо жирами, мазями, маслами, красящими веществами только загрязняют ожоговую поверхность, способствуют развитию нагноения. Красящие дезинфицирующие вещества «затемняют» рану, поэтому в случае их применения врачу в больнице будет труднее определить степень ожога и назначить правильное лечение.
Химические ожоги возникают в результате воздействия на кожу и слизистые оболочки концентрированных неорганических и органических кислот, щелочей, фосфора. Некоторые химические соединения на воздухе, при соприкосновении с влагой или другими химическими веществами легко воспламеняются или взрываются, вызывают термохимические ожоги.
Бензин, керосин, скипидар, этиловый спирт, эфир часто бывают причиной ожогов кожи, когда по недоразумению используются для компрессов при лечении простудных заболеваний, особенно у детей.
Химические ожоги вызываются и некоторыми растениями (лютиком, чемерицей, дурманом, подснежником и др.), используемыми в качестве компрессов для лечения радикулитов, артритов, полиартритов, особенно в период цветения этих растений.
Благодаря своевременному и правильному оказанию первой помощи пострадавшему прямо на месте происшествия ликвидируются или предупреждаются глубокие поражения тканей, развитие общего отравления.
Одежду, пропитанную вызвавшим ожог химическим соединением, необходимо быстро снять, разрезать прямо на месте происшествия. Попавшие на кожу химические вещества следует смыть большим количеством воды из-под водопроводного крана до исчезновения специфического запаха вещества, тем самым предотвращая его дальнейшее воздействие на ткани организма.
Нельзя смывать химические соединения, которые воспламеняются или взрываются при соприкосновении с водой. Ни в коем случае нельзя обрабатывать пораженную кожу смоченными водой тампонами, салфетками, так как при этом химические соединения еще больше втираются в кожу.
На поврежденные участки кожи накладывается повязка с нейтрализующим, обеззараживающим средством или чистая и сухая повязка. Мазевые (вазелиновые, жировые, масляные) повязки только ускоряют проникновение в организм через кожу многих жирорастворимых химических веществ.
После наложения повязки можно попытаться устранить или уменьшить боли, для чего дать пострадавшему анальгин.
Как правило, ожоги кислотами наиболее глубокие. На месте ожога образуется сухой струп. При попадании кислоты на кожу следует обильно промыть пораженные участки под струей воды, затем обмыть их 2% раствором питьевой соды или мыльной водой, чтобы нейтрализовать кислоту, и наложить сухую повязку.
При поражении кожи фосфором и его соединениями кожа обрабатывается 5% раствором сульфата меди (медным купоросом) и, затем, 5–10% раствором питьевой соды. Оказание первой помощи при ожогах щелочами такое же, как и при ожогах кислотами, с той лишь разницей, что щелочи нейтрализуют 2% раствором борной кислоты, растворами лимонной или уксусной кислоты.
Отравление – это ухудшение здоровья, вплоть до смертельного исхода, возникающее при взаимодействии организма с поступающими в него ядовитыми веществами.
При подозрении на отравление или явном отравлении выясните возможный характер яда и каким путем этот яд попал в организм. Помогут сведения, полученные от самого пострадавшего или окружающих его лиц, явные следы яда (упаковка, запах от пострадавшего, вид и запах рвотных масс).
Первая помощь при отравлении через дыхательные пути: удалите пострадавшего из зоны действия газообразного яда; вынесите пострадавшего на свежий воздух; расстегните или снимите тесную одежду; если пострадавший не дышит – проведите искусственную вентиляцию легких; при слабости, головокружении, дурноте дайте понюхать нашатырный спирт; положите пострадавшего с приподнятыми ногами и согрейте его.
Первая помощь при отравлении ядами, принятыми внутрь: дать пострадавшему выпить 4–5 стаканов теплой воды (детям – по 100 г на год жизни); вызвать рвоту, надавив на корень языка или пощекотав зев; промыть желудок повторно до полного очищения; дать пострадавшему 5 таблеток растолченного активированного угля (запивается водой); дать обильное питье – щелочные минеральные воды, 2% раствор пищевой соды; при рвоте в бессознательном состоянии повернуть голову пострадавшего набок.
Первая помощь при отравлении ядами, поступившими через кожу – смыть ядовитое вещество холодной водой (теплая вода вызывает усиление всасывания яда). Смывание производить 5–10 минут.
Дальнейшие действия – немедленно вызвать скорую медицинскую помощь! Это необходимо сделать даже в тех случаях, когда на первый взгляд отравление протекает легко, так как через некоторое время может наступить резкое ухудшение состояния пострадавшего.
Обморожение (отморожение) возникает при длительном воздействии низких температур окружающего воздуха, при соприкосновении тела с холодным металлом на морозе, жидким или сжатым воздухом или сухой углекислотой. Но не обязательно обморожение наступает только на морозе. Известны случаи, когда обморожение наступало при положительной температуре воздуха, повышенной влажности и сильном ветре, особенно если на человеке мокрая одежда и обувь. Предрасполагают к обморожению также общее ослабление организма вследствие перенапряжения, утомления, голода и алкогольного опьянения. Чаще всего подвергаются обморожению пальцы ног и рук, ушные раковины, нос и щеки.
Различие между обморожением и отморожением заключается в том, что под первым понимается общее переохлаждение организма, второе – это местное повреждение тканей, вызванное длительным воздействием низкой температуры.
При отморожении вначале ощущаются чувство холода и жжения, затем появляется онемение. Кожа становится бледной, чувствительность утрачивается. В дальнейшем действие холода не ощущается. Установить степень отморожения можно только после отогревания пострадавшего, иногда через несколько дней.
Различают четыре степени отморожения.
Отморожение 1й степени характеризуется побледнением кожи, незначительной отечностью и понижением ее чувствительности, т. е. небольшими обратимыми расстройствами кровообращения. При согревании пострадавшего кровоснабжение восстанавливается, кожа приобретает первоначальный цвет, отечность постепенно исчезает. Позже может возникнуть шелушение и зуд кожи, длительно сохраняется повышенная чувствительность кожи к холоду.
Отморожение 2й степени характеризуется более глубоким поражением кожи. При согревании бледные кожные покровы становятся багрово-синими, быстро развивающийся отек распространяется за пределы отморожения, образуются пузыри, наполненные прозрачной жидкостью, появляются сильные боли.
У пострадавшего отмечается озноб, повышение температуры, нарушаются сон и аппетит. Поврежденные поверхностные слои кожи отторгаются.
Заживление при отсутствии осложнений (нагноения) происходит в течение 15–30 дней. Кожа раневой поверхности остается синюшной, ее чувствительность снижена.
Отморожение 3й степени характеризуется поражением всех слоев кожи и подлежащих мягких тканей на различную глубину. В первые дни на коже появляются пузыри, наполненные темно-бурой жидкостью, вокруг которых развивается воспаление, образуется резко выраженный отечный вал. После 3–5 дней выявляется глубокое повреждение ткани (влажная гангрена).
Пострадавшего беспокоят сильные боли, температура повышается до 38–39°С, потрясающий озноб сменяется потом, общее состояние значительно ухудшается.
Отморожение 4й степени характеризуется поражением кожи, мягких тканей и костей. При этом развиваются необратимые явления. Кожа покрывается пузырями с жидкостью черного цвета.
Через 10–17 дней вокруг поврежденной зоны определяется линия отморожения, которая чернеет, высыхает и через 1,5–2 месяца отторгается. Рана заживает очень медленно. Общее состояние пострадавшего тяжелое, повышение температуры чередуется с ознобом, отмечаются изменения во внутренних органах, которые нарушают их нормальную работу.
Первая помощь при обморожениях заключается в защите от воздействия низких температур, немедленном постепенном согревании пострадавшего. Необходимо как можно быстрее восстановить кровообращение обмороженных частей тела путем их растирания и постепенного согревания. Нельзя допускать быстрого согревания поверхностного слоя кожи на поврежденном участке, так как прогревание глубоких слоев происходит медленнее, в них слабо восстанавливается кровоток, а следовательно, не нормализуется питание верхних слоев кожи и они погибают. Поэтому противопоказано применение при обморожении горячих ванн, горячего воздуха.
Пострадавшего желательно занести в теплое помещение с комнатной температурой и продолжать растирание обмороженной части тела. Если побелели щеки, нос, уши, достаточно растереть их чистой рукой до покраснения и появления покалывания и жжения. Растирать лучше всего спиртом, водкой, одеколоном или любой шерстяной тканью, фланелью, мягкой перчаткой. Снегом растирать нельзя, так как снег не согревает, а еще больше охлаждает обмороженные участки и повреждает кожу.
Обувь с ног следует снимать крайне осторожно, чтобы не повредить обмороженные пальцы. Если без усилий это сделать не удается, то обувь распарывается ножом по шву голенища. Одновременно с растиранием пострадавшему надо дать горячий чай, кофе.
После порозовения обмороженной конечности ее надо вытереть досуха, протереть спиртом или водкой, наложить чистую сухую повязку и утеплить конечность ватой или тканью. Если кровообращение плохо восстанавливается, кожа остается синюшной, следует предположить глубокое обморожение и немедленно отправить пострадавшего в больницу.
При длительном воздействии низких температур на весь организм возможны замерзание и смерть. Особенно способствует замерзанию алкогольное опьянение. На начальной стадии температура тела снижается до 32–34 градусов, кожа бледнеет, человек чувствует сильный озноб, ему трудно говорить, пульс сильно замедляется. В этом случае можно отогреть человека с помощью теплой ванны. При более сильном охлаждении температура тела падает до 30 градусов и ниже, человек не двигается, засыпает или находится без сознания, а при дальнейшем охлаждении организма возникают расстройства дыхания и кровообращения, затем наступает смерть. Согревание должно быть постепенным и умеренным, обращение за квалифицированной медицинской помощью обязательно.
Обморок – внезапная кратковременная потеря сознания. Причиной обморока бывают большие потери крови, нервное потрясение (испуг, страх), переутомление. Обморок характеризуется побледнением кожных покровов, губ, похолоданием конечностей. Сердечная деятельность ослабляется, пульс едва прощупывается.
Обморочное состояние иногда бывает очень кратковременным, продолжаясь всего несколько секунд. В других случаях обморок не проходит через 5–10 минут и более. Продолжительное обморочное состояние опасно для жизни.
Для оказания помощи пострадавшему его нужно вынести на открытое место, куда свободно поступает свежий воздух, придать горизонтальное положение, а ноги приподнять выше головы, чтобы вызвать прилив крови к голове. Для облегчения дыхания пострадавшего освобождают от стесняющей одежды: расстегивают или надрезают воротник, бюстгальтер, снимают пояс и прочее.
Чтобы вывести человека из обморочного состояния, необходимо обрызгать его лицо холодной водой или дать понюхать нашатырный спирт, медленно поднося к носу смоченный в спирту кусок ваты или кончик носового платка. Нашатырным спиртом натирают также виски.
Если нет нашатырного спирта, следует сильно надавить на болевую точку, расположенную между перегородкой носа и верхней губой.
При поражении электрическим током может наступить кратковременная или длительная потеря сознания, сопровождающаяся остановкой дыхания и расстройством сердечной деятельности. Появляются ожоги у мест входа и выхода тока, которые обычно глубже, чем термические.
При воздействии тока высокого напряжения (молнии) случаются переломы костей, обугливание тканей и даже отрывы конечностей.
Для оказания помощи пострадавшему прежде всего надо прекратить дальнейшее воздействие на него тока, выключив рубильник, отбросив сухой палкой провод или оттащив самого человека. При этом нельзя касаться ни провода, ни пострадавшего голыми руками. Оттаскивая пострадавшего, нужно брать его не за тело, а за одежду.
Если пострадавший находится в бессознательном состоянии, но дышит самостоятельно, делают то же, что и при обмороке.
На места, где от воздействия тока образовались ожоги, накладывают стерильную повязку. При остановке сердца и дыхания немедленно проводят реанимационные мероприятия.
У пострадавших часто наблюдаются повторные остановки сердца, почечная и печеночная недостаточность.
Солнечный и тепловой удары. Перегревание головы на солнце может привести к солнечному удару. Первые признаки солнечного удара – покраснение лица и сильные головные боли. Затем появляются тошнота, головокружение, потемнение в глазах и, наконец, рвота. Человек впадает в бессознательное состояние, у него появляется одышка, ослабевает сердечная деятельность.
Тепловой удар – болезненное состояние, возникающее вследствие перегрева всего тела. Причинами такого перегревания могут быть высокая внешняя температура, плотная одежда, задерживающая испарения кожи, и усиленная физическая работа. Тепловые удары бывают не только в жаркую погоду. Они случаются в горячих цехах, в банях, при работе в защитных комбинезонах и в слишком душных помещениях. При перегревании тела у человека появляются вялость, усталость, головокружение, головная боль, сонливость. Лицо краснеет, дыхание затруднено, температура тела повышается до 40°С. Если не будут устранены причины перегревания, наступает тепловой удар – человек теряет сознание, падает, бледнеет, кожа становится холодной и покрывается потом.
В таком состоянии пораженный может погибнуть.
Как при солнечном, так и при тепловом ударе пострадавшего нужно уложить в тени на свежем воздухе и провести те же мероприятия, что и при обмороке. Если пострадавший не дышит, необходимо проводить искусственную вентиляцию легких.
6. Правила оказания помощи утопающему
Спасение утопающего – это именно та ситуация, когда действовать необходимо максимально быстро. Более 90% пострадавших выживают, если помощь будет оказана в первую минуту после утопления. Если же помощь придет в течение 6–7 минут, то шансы выжить будут намного ниже. При утоплении в холодной воде иногда возможно полное или частичное восстановление функций мозга через 20–30 минут после утопления.
Подплывать к тонущему необходимо строго сзади, чтобы он не схватил спасателя в судорожных попытках спастись. Буксировать пострадавшего следует держа его под мышками или за волосы. Важно поддерживать голову над поверхностью воды. Необходимо постараться максимально быстро доставить пострадавшего на берег. Если до берега далеко, а пострадавший не дышит, следует прямо в воде сделать несколько искусственных вдохов.
При неаккуратном нырянии возможны травмы шейного отдела позвоночника. В этом случае перевернуть пострадавшего лицом вверх и выполнить иммобилизацию прямо в воде.
После извлечения утопающего из воды, если он без сознания, нужно положить его животом вниз к себе на согнутое колено или на сложенную валиком одежду, бревно (голова пострадавшего при этом должна свисать вниз) и несколько раз нажать руками ему на спину, чтобы удалить воду из дыхательных путей. Затем пальцем, обернутым в платок, разжать пострадавшему зубы, раскрыть рот, очистить нос и глотку от пены, грязи и тины. При отсутствии дыхания или сердечной деятельности провести искусственную вентиляцию легких и непрямой массаж сердца.
Реанимационные мероприятия следует продолжать до появления у пострадавшего самостоятельного дыхания, либо до появления признаков биологической смерти (полное отсутствие реакции глаза на свет, широкий зрачок, трупные пятна).
При восстановлении дыхания и сердечной деятельности дайте пострадавшему горячее питье, тепло укутайте и как можно быстрее доставьте в лечебное учреждение – возможны осложнения.
7. Правила и техника проведения искусственного дыхания и непрямого массажа сердца
Клинической смертью называют обратимое состояние, при котором отсутствуют какиелибо признаки жизни (человек не дышит, его сердце не бьется, невозможно выявить рефлексы и другие признаки мозговой активности). Обратимость состояния клинической смерти при отсутствии несовместимых с жизнью повреждений, вызванных травмой или болезнью, напрямую зависит от периода кислородного голодания нейронов головного мозга. Клинические данные свидетельствуют, что полное восстановление возможно, если с момента прекращения сердцебиения прошло не более пятишести минут.
Потребление кислорода сильно зависит от температуры тела, поэтому при исходной гипотермии (к примеру, утопление в ледяной воде или попадание в снежную лавину) успешная реанимация возможна даже через двадцать и более минут после остановки сердца. И наоборот – при повышенной температуре тела данный период сокращается до однойдвух минут.
Показанием к проведению сердечнолегочной реанимации является диагноз клинической смерти. Основными признаками клинической смерти являются: отсутствие сознания, дыхания, сердцебиения и стойкое расширение зрачков.
Противопоказанием к проведению сердечнолегочной реанимации являются видимые признаки полной бесперспективности любых мероприятий. Прежде всего, речь идет о видимых повреждениях, несовместимых с жизнью. По той же причине не проводятся реанимационные мероприятия в случае обнаружения признаков биологической смерти – высыхание роговицы, охлаждение тела, трупные пятна и трупное окоченение.
Поскольку временной промежуток между наступлением клинической смерти и возникновением необратимых изменений в коре головного мозга крайне мал, быстрая постановка диагноза клинической смерти определяет успех всех последующих действий. Поэтому максимальное время на постановку диагноза клинической смерти не должно превышать пятнадцати секунд.
Прежде всего следует проверить наличие сознания. При отсутствии реакции на зов и вопросы о самочувствии, пострадавшего можно слегка встряхнуть за плечи (необходима предельная осторожность в случае подозрения на травму позвоночника). Если ответа на вопросы добиться не удается, надо сильно сжать пальцами ногтевую фалангу пострадавшего. При отсутствии сознания необходимо тут же через помощника вызвать квалифицированную медицинскую помощь.
Если пострадавший находится в бессознательном состоянии, и не реагирует на болевое раздражение (стон, гримаса), то это свидетельствует о глубокой коме или клинической смерти. В этом случае необходимо одновременно одной рукой приоткрыть глаз и оценить реакцию зрачков на свет, а другой проверить пульс на сонной артерии (на периферических сосудах пульс не прощупывается при сильном падении артериального давления). Подушечки указательного и среднего пальцев кладутся на область кадыка и легко сдвигаются в бок в ямку, ограниченную мышечным валиком (грудиноключичнососцевидная мышца). Отсутствие здесь пульса свидетельствует об остановке сердца. У людей, находящихся в бессознательном состоянии, возможно выраженное замедление сердцебиения, поэтому ожидать пульсовой волны следует не менее 5 секунд.
Одновременно с определением пульса проверяют реакцию зрачков на свет. Для этого слегка приоткрывают глаз, оценивают ширину зрачка, затем закрывают и снова открывают, наблюдая реакцию зрачка. Если есть возможность, то направляют источник света на зрачок и оценивают реакцию. Зрачки могут быть стойко сужены при отравлении некоторыми веществами (наркотические анальгетики, опиаты), поэтому полностью доверять этому признаку нельзя.
Если за пять секунд пульс не обнаружен, то диагноз клинической смерти окончательно устанавливается по отсутствию дыхания.
Проверка пульса на сонной артерии
При проведении реанимации в первую очередь необходимо обеспечить проходимость дыхательных путей. В бессознательном состоянии тонус мышц ротоглотки снижается, что приводит к перекрытию входа в гортань языком и окружающими мягкими тканями. Кроме того, при отсутствии сознания велик риск закупорки дыхательных путей кровью, рвотными массами, осколками зубов и протезов.
Пострадавшего следует положить на спину на твердой ровной поверхности. Пострадавшему запрокидывают голову, открывают рот и выдвигают вперед нижнюю челюсть.
Для запрокидывания головы одну руку кладут на лобнотеменную область головы, а другую подводят под шею и осторожно приподнимают. При подозрении на серьезное повреждение шейного отдела позвоночника (падение с высоты, травмы ныряльщиков, автомобильные катастрофы) запрокидывание головы не производится. Проходимость дыхательных путей достигается путем легкого вытяжения головы, раскрытия рта и выдвижения нижней челюсти.
Выдвижение челюсти обеспечивают двумя руками. Большие пальцы кладут на лоб или подбородок, а остальными охватывают нижнюю челюсть, смещая ее вперед. Необходимо, чтобы нижние зубы оказались на одном уровне с верхними, или слегка впереди от них. Рот, как правило, слегка приоткрывается при выдвижении челюсти.
Дополнительного раскрытия рта добиваются одной рукой при помощи крестообразного введения первого и второго пальцев. Указательный палец вводят в угол рта пострадавшего и нажимают на верхние зубы, затем большим пальцем нажимают на нижние зубы напротив. В случае плотного сжатия челюстей, указательный палец вводят с угла рта позади зубов, а другой рукой нажимают на лоб пострадавшего.
После раскрытия рта при помощи обмотанных салфеткой указательного и среднего пальцев извлекают изо рта рвотные массы, сгустки крови, осколки зубов, обломки протезов и другие посторонние предметы. Плотно сидящие протезы снимать не рекомендуется.
Иногда самостоятельное дыхание восстанавливается после обеспечения проходимости дыхательных путей. Если этого не произошло, приступают к искусственной вентиляции легких методом изо рта в рот. Рот пострадавшего накрывают носовым платком или салфеткой. Реаниматор располагается сбоку от пострадавшего, одну руку он подводит под шею и слегка приподнимает ее, другую кладет на лоб, добиваясь запрокидывания головы, пальцами этой же руки зажимает нос пострадавшего, а затем, сделав глубокий вдох, совершает выдох в рот пострадавшего. Об эффективности процедуры судят по экскурсии грудной клетки.
Метод изо рта в нос менее эффективен и применяется при травмах губ, верхней и нижней челюсти, невозможности открыть рот, и в случае реанимации в воде. Сначала одной рукой надавливают на лоб пострадавшего, а второй выдвигают нижнюю челюсть, рот при этом закрывается. Затем совершают выдох в нос пострадавшего.
При попадании воздуха в желудок наблюдается выпячивание в эпигастральной области. В этом случае следует повернуть в бок голову и плечи пострадавшего и осторожно надавить на область вздутия. Следует избегать вдыхания воздуха при компрессии грудной клетки. Для предупреждения попадания биологических жидкостей в легкие пострадавшего необходим постоянный туалет ротовой полости.
Каждое вдувание должно занимать не более 1 с, затем следует подождать, когда грудная клетка опустится, и сделать еще один вдох в легкие пострадавшего. После серии из двух вдуваний переходят к компрессии грудной клетки (непрямой массаж сердца).
Необходимое условие эффективности непрямого массажа сердца – расположение пострадавшего на твердой ровной поверхности. Реаниматор может находиться с любой стороны от него. Ладони рук кладут одна на другую, и располагают на нижней трети грудины (на два поперечных пальца выше места прикрепления мечевидного отростка). Давление на грудину производят проксимальной (запястной) частью ладони, пальцы при этом подняты вверх – такое положение позволяет избежать перелома ребер. Плечи реаниматора должны быть расположены параллельно грудине пострадавшего. При компрессии грудной клетки локти не сгибают, чтобы использовать часть собственного веса. Компрессию производят быстрым энергичным движением, смещение грудной клетки при этом должно достигать 5 см. Период расслабления приблизительно равен периоду сжатия, а весь цикл должен составлять чуть меньше секунды. Частота компрессий – около 80 в минуту.
После 30 циклов компрессии грудной клетки делают 2 искусственных вдоха, затем начинают новую серию циклов компрессии.
Наиболее типичные осложнения – переломы ребер, грудины, разрыв печени, травма сердца, травма легких обломками ребер. Чаще всего повреждения происходят вследствие неправильного расположения рук реаниматора. Так, при слишком высоком расположении рук происходит перелом грудины, при смещении влево – перелом ребер и травма легких обломками, при смещении вправо возможен разрыв печени.
Во время проведения сердечнолегочной реанимации необходим постоянный контроль состояния пострадавшего. Основные критерии эффективности сердечнолегочной реанимации: улучшение цвета кожи и видимых слизистых оболочек (уменьшение бледности и цианоза кожи, появление розовой окраски губ); сужение зрачков; появление дыхательных движений. Если появилась отчетливая пульсация на артериях, то компрессию грудной клетки прекращают, а искусственную вентиляцию легких продолжают до нормализации самостоятельного дыхания.Наиболее распространенные ошибки: пострадавший расположен на мягкой поверхности; неправильное положение рук при компрессии; недостаточная компрессия грудной клетки (менее чем на 5 см); неэффективная вентиляция легких (проверяется по экскурсиям грудной клетки и наличию пассивного выдоха); запоздалая реанимация или перерыв более 5–10 с.
При отсутствии признаков эффективности сердечнолегочной реанимации проверяют правильность ее проведения, и продолжают реанимационные мероприятия. Если, несмотря на все усилия, за 30 минут восстановления кровообращения так и не произошло, то реанимацию прекращают.
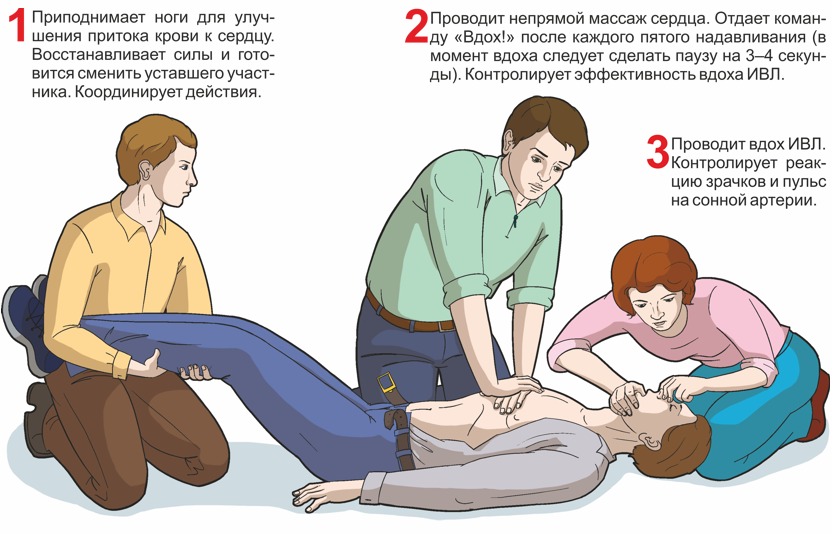
Мужчина со средними физическими данными может проводить комплекс сердечнолегочной реанимации не более 3–4 минут. Вдвоем с помощником – не более 10 минут. Втроем – с лицами любого пола, возраста и физических данных – более часа:
- первый участник делает вдох искусственного дыхания. Контролирует реакцию зрачков и пульс на сонной артерии и информирует партнеров о состоянии пострадавшего: «Есть реакция зрачков!» или «Есть пульс!» и т. п.;
- второй участник проводит непрямой массаж сердца и отдает команду: «Вдох!». Контролирует эффективность вдоха искусственного дыхания по подъему грудной клетки и констатирует: «Вдох прошел!» или «Нет вдоха!»;
- третий участник приподнимает ноги пострадавшего для улучшения притока крови к сердцу. Восстанавливает силы и готовится сменить второго участника. Координирует действия;
- через каждые 2–3 минуты реанимации обязательно производится смена участников и проверяется наличие самостоятельного пульса.
Проведение ИВЛ и непрямого массажа сердца тремя участниками
Когда выделения изо рта пострадавшего представляют угрозу для здоровья спасающего, можно ограничиться проведением непрямого массажа сердца, т. е. безвентиляционным вариантом реанимации.
8. Практическая тренировка по проведению искусственного дыхания и непрямого массажа сердца
Практические навыки по проведению искусственного дыхания и непрямого массажа сердца в полном объеме можно отработать только на специальных учебных тренажерах сердечнолегочной реанимации. При отсутствии тренажера навыки проведения искусственного дыхания возможно частично отрабатывать и на живом человеке. Внимание! Проводить непрямой массаж сердца и наносить прекардиальный удар живому человеку крайне опасно.
Тренажеры, как правило, позволяют отрабатывать сердечнолегочную реанимацию с индикацией правильности выполнения действий в различных режимах, например:
a) проводить следующие манипуляции:
- непрямой массаж сердца;
- искусственную вентиляцию легких способами «изо рта в рот» и «изо рта в нос»;
- имитировать состояние пострадавшего (пульс, зрачки и т. д.);
б) контролировать:
- правильность положения головы и состояние поясного ремня;
- правильность проведения непрямого массажа сердца:
- достаточность воздушного потока при проведении искусственной вентиляции легких;
- правильность проведения тестовых режимов реанимации пострадавшего одним или двумя участниками;
- состояние зрачков у пострадавшего.
После правильно проведенного комплекса реанимации тренажер автоматически «оживает»: появляется пульс на сонной артерии, сужаются зрачки.
 |
IBRAE RAN © 2013-2026 | Site map | Feedback |